Лимфоматоидный папулез
Пациентка длительное время (многие годы) наблюдалась и обследовалась в различных медицинских учреждениях, выставлялись различные диагнозы. Имеется гистопатологическое заключение, выполненное очень давно: морфологическая картина более всего соответствует диагнозу лимфомы.
Также имеются и другие заключения, указывающие на воспалительные сдвиги, более соответствующие узелково-язвенному васкулиту. Конкретный диагноз не выставлялся, последнее время наблюдалась с диагнозом узелково-некротического васкулита.
Последние годы из за семейных проблем собой не занималась.
В настоящее время беспокоят распространенные высыпания папулезно-узловатого характера, некоторые изъязвляются, другие спонтанно регрессируют. Продолжают появляться новые элементы. Местная терапия не дает видимого эффекта, кортикостероидные мази вызывают ухудшение.
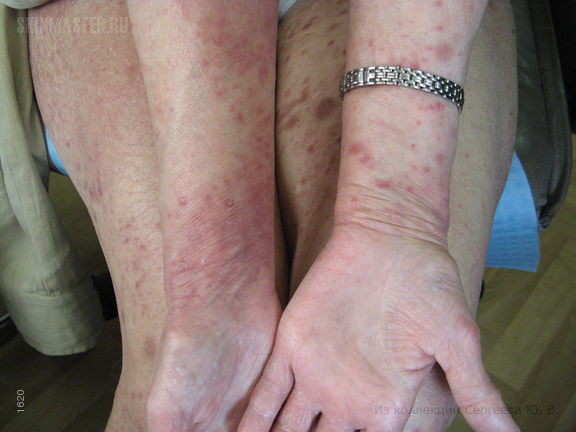
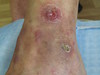
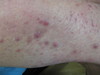
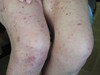
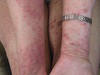
При осмотре: сыпь носит распространенный характер и располагается на коже внутренней и боковой поверхности рук, бедер, передней поверхности голеностопных суставов и коже лица. Она представлена папулезно-узелковыми и узловатыми элементами, часть из них нагнаивается с образованием язвенных дефектов. В области лица папулезная сыпь с пустулами, диффузная эритема и слабая инфильтрация в области предплечий.
На внутренней поверхности бедер, на местах регресса крупных узелков и узловатых элементов можно определить «штампованные» рубцовые изменения.
Клинический диагноз
Лимфоматоидный папулез
Нюансы
Основными клиническими признаками для постановки диагноза будут длительное, многолетнее течение процесса с наличием узелковых элементов склонных к спонтанному регрессу наряду с гистопатологической картиной истинной лимфомы.
При изучении официальных заключений морфологов, пересматривающих микропрепараты биопсии, я отдаю предпочтение учреждению, где опухолями лимфопролиферативной системы занимаются целенаправленно.
Заболевание редкое, в настоящее время рассматривается как истинная Т-клеточная лимфома с низкой степенью злокачественности.
Ранее заболевание относилось к группе псевдолимфом.
Следует отметить, что и мы ранее относили это заболевание к группе псевдолимфом (Потекаев Н.С.,Иванов О.Л., Сергеев Ю.В., 1996, 1997), однако многолетний опыт наблюдения за подобными пациентами и новые данные мировой практики, особенно касающиеся иммуноморфологических исследований, сегодня позволяют пересмотреть эти представления.
Вместе с тем могу заметить, что, при благоприятном течении лимфоматоидного папулеза, может быть, и не следует сразу применять интенсивные иммуносупрессивные методы терапии. А назначать ее лишь в случаях прогрессирования процесса.
Для этого можно рекомендовать повторные биопсии с иммуноморфологической оценкой инфильтрата. В частности, исследовать морфологический инфильтрат с целью обнаружения злокачественного клона лимфоцитов (CD30+ клеток).
Важно помнить о трех морфологических типах гистопатологического инфильтрата при лимфоматоидном папулезе, и особенно третьем (С), протекающем с признаками анапластической крупноклеточной лимфомы кожи.
Кроме того, при лимфоматоидном папулезе в биоптатах обнаруживается инфильтрат, располагающийся вокруг сосудов и придатков кожи, со значительным количеством клеток воспалительного характера – нейтрофилов и эозинофилов. Это обстоятельство может приводить морфолога к диагнозу узелково-язвенного ангиита.
В дифференциальном диагнозе клиницисту следует исключать узелково-язвенный ангиит, папуло-некротический туберкулез, каплевидный парапсориаз.
Решающим всегда будет диссоциация между морфологическим заключением и доброкачественным клиническим течением, наряду с современными методами лабораторного обследования.
Последние обобщающие статьи по этому вопросу можно прочитать в книге
«Дерматоонкология» под ред. Г.А. Галил-Оглы, В.А. Молочкова, Ю.В.Сергеева.-
М.: Медицина для всех,2005. – 872 с.
При установленном диагнозе подобные пациенты наблюдаются и проходят лечение в специализированных гематологических центрах.